Điều trị UTV là điều trị đa mô thức với sự kết hợp của phẫu thuật, hoá chất, xạ trị, nội tiết và các phương pháp điều trị nhắm trúng đích. Trong đó, điều trị nội tiết là liệu pháp điều trị nhẹ nhàng và đem lại hiệu quả tốt đối với bệnh nhân UTV có thụ thể nội tiết dương tính. Cùng tìm hiểu về liệu pháp nội tiết trong điều trị UTV qua một số câu hỏi sau:
1. Hormon và thụ thể hormon là gì?
2. Liệu pháp điều trị nội tiết là gì?
3. Các phương pháp điều trị nội tiết ung thư vú?
4. Chỉ định điều trị nội tiết trong ung thư vú?
5. Liệu pháp nội tiết có thể dùng để dự phòng ung thư vú?
6. Tác dụng không mong muốn của thuốc nội tiết?
7. Các loại thuốc khác có thể can thiệp vào liệu pháp nội tiết không?
1. Hormon và thụ thể hormon là gì?
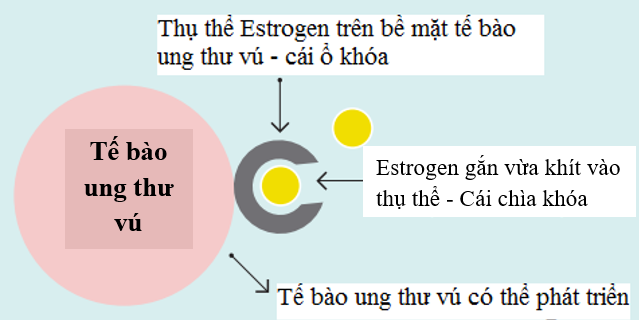
Hình 1: Các thụ thể estrogen trên bề mặt của nhân bên trong tế bào cho phép estrogen từ dòng máu đến gắn vào các thụ thể này giống như một chìa khóa gắn vào ổ khóa. Điều này làm cho các tế bào ung thư vú phát triển.
Hormon là chất được tiết ra bởi một hoặc nhiều tế bào trong cơ thể, có chức năng như “người truyền tin” trong cơ thể. Chúng gửi các tín hiệu từ các tế bào, cơ quan này đến các mô, cơ quan khác thông qua đường máu để thực hiện các chức năng tại cơ quan tiếp nhận đó.
Estrogen và progesterone là hormon được sản xuất bởi buồng trứng ở các phụ nữ chưa mãn kinh và một vài mô khác bao gồm mỡ, da ở phụ nữ đã mãn kinh hay nam giới. Hai loại hormon này giúp duy trì các đặc tính đặc trưng ở nữ giới và sự phát triển của xương. Ngoài ra, nó còn kích thích sự hình thành và phát triển một số loại ung thư vú, hay còn gọi là ung thư vú nhạy cảm với hormon. Tế bào ung thư vú nhạy cảm với hormon chứa các protein được gọi là thụ thể hormon (thụ thể estrogen hoặc ER, và thụ thể progesterone hoặc PR) được kích hoạt khi hormon liên kết với chúng. Các thụ thể được kích hoạt gây ra những thay đổi trong biểu hiện của các gen đặc trưng, có thể kích thích sự phát triển của tế bào.
Để xác định xem các tế bào ung thư vú có chứa các thụ thể hormone hay không, các bác sĩ đánh giá khối u của bạn bằng biện pháp sinh thiết hoặc làm xét nghiệm sau khi khối u bị lấy bỏ bởi phẫu thuật. Nếu các tế bào khối u chứa các thụ thể estrogen, ung thư được gọi là thụ thể estrogen dương tính (ER dương tính), nhạy cảm với estrogen hoặc đáp ứng với estrogen. Tương tự, nếu các tế bào khối u có chứa các thụ thể progesterone, ung thư được gọi là dương tính với thụ thể progesterone (PR hoặc PgR dương tính). Các khối u vú có chứa các thụ thể estrogen và / hoặc progesterone đôi khi được gọi là dương tính với thụ thể hormone (HR dương tính). Hầu hết các bệnh ung thư vú dương tính với ER cũng là PR dương tính.
Ung thư vú thiếu ER được gọi là ER âm tính , và nếu thiếu cả ER và PR, chúng có thể được gọi là HR âm.
Khoảng 67% –80% ung thư vú ở phụ nữ có ER dương tính. Khoảng 90% trường hợp ung thư vú ở nam giới có ER dương tính và khoảng 80% là dương tính với PR.
2. Liệu pháp điều trị nội tiết là gì?
Điều trị nội tiết trong ung thư vú giúp làm chậm hoặc ngăn chặn sự phát triển của các khối u vú nhạy cảm với nội tiết bằng cách tác động lên thụ thể nội tiết trên bề mặt các tế bào ung thư, ngăn tổng hợp hormon. Các khối u không có các thụ thể nội tiết trên bề mặt tế bào u không đáp ứng với điều trị nội tiết.
3. Các phương pháp điều trị nội tiết ung thư vú?
Có nhiều biện pháp điều trị nội tiết đối với các ung thư vú nhạy cảm nội tiết như:
- Ức chế buồng trứng: buồng trứng là nơi sản xuất estrogen chủ yếu ở các phụ nữ chưa mãn kinh. Vì vậy, ức chế chức năng buồng trứng giúp làm giảm lượng hormon trong cơ thể từ đó ngăn chặn sự phát triển của các khối u vú. Có nhiều biện pháp ức chế buồng trứng như cắt buồng trứng bằng phẫu thuật hoặc xạ trị hay bằng thuốc đồng vận GnRH (gonadotropin-releasing hormone). Các thuốc đồng vận này ngăn chặn tín hiệu từ vùng dưới đồi đến kích thích buồng trứng sản sinh estrogen.
Cắt buồng trứng bằng phẫu thuật hoặc xạ trị vào buồng trứng là các biện pháp giúp ức chế buồng trứng vĩnh viễn. Thuốc đồng vận GnRH (gonadotropin-releasing hormone) ức chế buồng trứng tạm thời.
Ví dụ về các loại thuốc đông vận ức chế buồng trứng đã được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) phê duyệt là goserelin (Zoladex) và leuprolide (Lupron).
- Ngăn chặn sản xuất estrogen: các thuốc ức chế aromatase – một enzym giúp tạo ra estrogen từ các mô khác trong cơ thể. Các thuốc này thường được sử dụng với các bệnh nhân đã mãn kinh vì buồng trứng của các bệnh nhân này không còn sản xuất estrogen nhưng sản xuất ra một lượng lớn aromatase, do đó làm tăng đáp ứng với thuốc. Tuy nhiên, thuốc ức chế aromatase cũng có thể dùng đối với các phụ nữ tiền mãn kinh nếu họ được sử dụng các biện pháp ức chế buồng trứng khác kèm theo.
Ví dụ về các chất ức chế aromatase được FDA chấp thuận là anastrozole (Arimidex) và letrozole (Femara), cả hai đều vô hiệu hóa tạm thời aromatase và exemestane (Aromasin), bất hoạt vĩnh viễn aromatase.
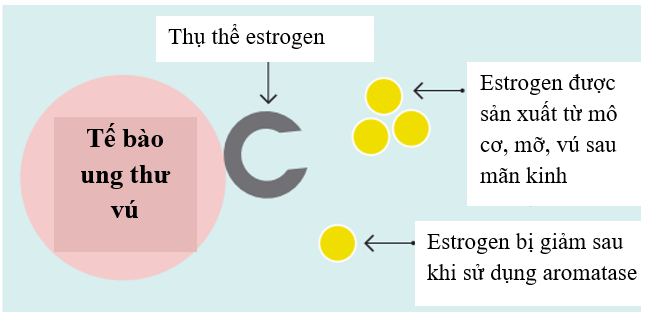
Hình 2: Chất ức chế Aromatase và ức chế buồng trứng hoặc cắt bỏ buồng trứng làm giảm nồng độ estrogen trong máu. Estrogen giảm nên không thể kích thích tế bào ung thư phát triển.
- Ngăn tác dụng của estrogen:
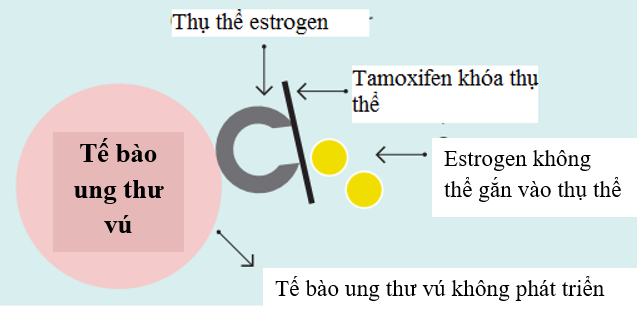
+ Thuốc điều biến chọn lọc thụ thể estrogen (selective estrogen receptor modulators – nhóm thuốc SERMs): các thuốc này gắn cạnh tranh với thụ thể estrogen, ngăn tác động của hormon estrogen lên các tế bào đồng thời bắt chước các tác động của estrogen, tùy thuộc vào nơi chúng được biểu hiện trong cơ thể. Ví dụ, tamoxifen ngăn chặn tác động của estrogen trong mô vú nhưng hoạt động giống như estrogen trong tử cung và xương. Ví dụ về SERMs được FDA chấp thuận để điều trị ung thư vú là tamoxifen (Nolvadex) và toremifene (Fareston).
Hình 3: Tamoxifen hoạt động bằng cách khóa thụ thể estrogen dẫn đến estrogen không thể kích thích tế bào ung thư phát triển
+ Các thuốc khác: như fulvestrant (Faslodex), làm giảm tác dụng của estrogen theo cơ chế khác. Giống như SERMs, fulvestrant liên kết với thụ thể estrogen và hoạt động như một chất ngăn chặn estrogen . Tuy nhiên, không giống như SERMs, fulvestrant không bắt chước estrogen. Vì lý do này, nó được gọi là một loại thuốc kháng estrogen thuần túy. Ngoài ra, khi fulvestrant liên kết với thụ thể estrogen, thụ thể này sẽ bị tiêu diệt.
4. Chỉ định điều trị nội tiết trong ung thư vú
- Điều trị bổ trợ đối với ung thư vú giai đoạn sớm:
Sử dụng thuốc nội tiết ít nhất 5 năm đối với các bệnh nhân ung thư vú có thụ thể nội tiết dương tính ở giai đoạn sớm đã phẫu thuật giúp giảm thiểu nguy cơ tái phát ung thư vú.
Các thuốc nội tiết bao gồm: thuốc nội tiết bậc 1 (tamoxifene, toremifene) đối với bệnh nhân trước hay sau mãn kinh và thuốc nội tiết bậc 2 (thuốc kháng aromatase) bao gồm anastrozole, letrozole, exemestane đối với các bệnh nhân đã mãn kinh.
Quyết định về loại và thời gian điều trị hormon bổ trợ rất phức tạp và phải được thực hiện trên cơ sở cá nhân với sự tham khảo ý kiến của bác sĩ chuyên khoa ung thư.
- Điều trị ung thư vú giai đoạn tiến triển hoặc di căn:
+ Các thuốc nội tiết được chỉ định cho giai đoạn này bao gồm: thuốc nhóm SERMs (tamoxifene, toremifene), thuốc nhóm AIs (anastrozole, letrozole), fulvestrant.
+ Kết hợp thuốc nội tiết và thuốc điều trị đích: gần đây nhiều nghiên cứu đã được thực hiện và chứng minh được vai trò của điều trị kết hợp thuốc nội tiết và các thuốc điều trị đích.
Đối với bệnh nhân có thụ thể nội tiết dương tính, HER2 âm tính, các thuốc ức chế mTOR (như everolimus..v.v.), ức chế CDK 4/6 (như abemaciclib, palbociclib, ribociclib..v.v.) kết hợp với điều trị nội tiết cho kết quả điều trị tốt hơn so với điều trị nội tiết đơn thuần.
Thuốc đích lapatinib (Tykerb), stratuzumab và thuốc nhóm AIs được coi là chỉ định đầu tay với các bệnh nhân UTV đã mãn kinh có thụ thể nội tiết dương tính, thụ thể phát triển biểu mô Her2 dương tính.
- Điều trị tân bổ trợ UTV: mục đích của điều trị tân bổ trợ UTV là nhằm giảm kích thước u, tạo điều kiện thuận lợi cho phẫu thuật cắt bỏ tuyến vú triệt căn hay phẫu thuật bảo tồn vú. Nhiều thử nghiệm lâm sàng đã chứng minh được vai trò của các thuốc AIs trong điều trị bổ trợ trước mổ ở các bệnh nhân UTV đã mãn kinh. Vai trò này chưa rõ ràng đối với các bệnh nhân chưa mãn kinh. Tuy nhiên, chưa có thuốc nội tiết nào được Cục quản lý Thực phẩm và Dược phẩm Hoa Kỳ (Food and Drug Administration - FDA) chấp thuận trong điều trị tân bổ trợ UTV. Trong tương lai, đây hứa hẹn sẽ là hướng đi mới, cần được nghiên cứu kỹ hơn trước khi đưa vào áp dụng với nhiều ưu điểm so với điều trị hoá chất tân bổ trợ.
5. Liệu pháp nội tiết có thể dự phòng ung thư vú không?
Câu trả lời là có vì đa số UTV có thụ thể nội tiết dương tính. Các thuốc tamoxifen, raloxifen, exemestane, anastrozole đã được công nhận vai trò làm giảm nguy cơ mắc UTV trên các phụ nữ có nguy cơ cao như có tiền sử gia đình có người mắc UTV, tuổi từ 40 đến 60, béo phì, ít vận động, sử dụng thuốc tránh thai.
6. Tác dụng không mong muốn của thuốc nội tiết?
Các tác dụng phụ của liệu pháp nội tiết phụ thuộc phần lớn vào loại thuốc cụ thể hoặc loại điều trị. Nên cân nhắc kỹ giữa lợi và hại của việc dùng liệu pháp hormon đối với từng người. Một chiến lược chuyển đổi phổ biến được sử dụng cho liệu pháp bổ trợ , trong đó bệnh nhân dùng tamoxifen trong 2 hoặc 3 năm, tiếp theo là chất ức chế aromatase trong 2 hoặc 3 năm, có thể mang lại sự cân bằng tốt nhất giữa lợi ích và tác hại của hai loại liệu pháp hormon này.
Nóng bừng , đổ mồ hôi ban đêm và khô âm đạo là những tác dụng phụ thường gặp của tất cả các liệu pháp hormon. Liệu pháp hormon cũng có thể làm gián đoạn chu kỳ kinh nguyệt ở phụ nữ tiền mãn kinh .
Các tác dụng phụ ít phổ biến nhưng nghiêm trọng của thuốc điều trị hormon được liệt kê dưới đây.
Tamoxifen
Nguy cơ đông máu , đặc biệt là ở phổi và chân
Đột quỵ
Đục thủy tinh thể
Ung thư nội mạc tử cung và sarcoma tử cung
Mất xương ở phụ nữ tiền mãn kinh, nhưng không làm tăng nguy cơ gãy xương
Thay đổi tâm trạng, trầm cảm và mất ham muốn tình dục
Ở nam giới: đau đầu, buồn nôn, nôn mửa, phát ban trên da, bất lực và mất ham muốn tình dục
Raloxifene
Nguy cơ đông máu, đặc biệt là ở phổi và chân
Đột quỵ trong một số nhóm
Ức chế buồng trứng
Mất xương
Thay đổi tâm trạng, trầm cảm và mất ham muốn tình dục
Chất ức chế Aromatase
Nguy cơ đau tim, đau thắt ngực, suy tim và tăng cholesterol trong máu
Mất xương
Đau khớp
Thay đổi tâm trạng và trầm cảm
7. Các loại thuốc khác có thể can thiệp vào liệu pháp nội tiết không?
Một số loại thuốc, bao gồm một số loại thuốc chống trầm cảm thường được kê đơn (những thuốc trong danh mục được gọi là chất ức chế tái hấp thu serotonin có chọn lọc, hoặc SSRI), ức chế một loại enzym gọi là CYP2D6. Enzyme này đóng một vai trò quan trọng trong việc sử dụng tamoxifen của cơ thể vì CYP2D6 chuyển hóa hoặc phân hủy tamoxifen thành các phân tử, hoặc chất chuyển hóa, hoạt động mạnh hơn nhiều so với bản thân tamoxifen.
Khả năng SSRIs ức chế CYP2D6, làm chậm quá trình chuyển hóa của tamoxifen và giảm hiệu quả của nó là một mối quan tâm vì có tới 1/4 bệnh nhân ung thư vú bị trầm cảm lâm sàng và có thể được điều trị bằng SSRI. Ngoài ra, SSRI đôi khi được sử dụng để điều trị chứng bốc hỏa do liệu pháp hormon.
Nhiều chuyên gia khuyến nghị rằng những bệnh nhân đang dùng thuốc chống trầm cảm cùng với tamoxifen nên thảo luận về các lựa chọn điều trị với bác sĩ của họ. Ví dụ: các bác sĩ có thể khuyên bạn nên chuyển từ SSRI là chất ức chế mạnh CYP2D6, chẳng hạn như paroxetine hydrochloride (Paxil) sang một chất ức chế yếu hơn, chẳng hạn như sertraline (Zoloft) hoặc không có hoạt tính ức chế, chẳng hạn như venlafaxine (Effexor) hoặc citalopram (Celexa). Hoặc họ có thể đề nghị bệnh nhân sau mãn kinh của họ dùng chất ức chế aromatase thay vì tamoxifen.
Các loại thuốc khác ức chế CYP2D6 bao gồm:
Quinidine, được sử dụng để điều trị nhịp tim bất thường
Diphenhydramine , là thuốc kháng histamine
Cimetidine , được sử dụng để giảm axit dạ dày
Những người được kê đơn tamoxifen nên thảo luận về việc sử dụng tất cả các loại thuốc khác với bác sĩ của họ.
Hiện tại, Khoa Ung Bướu Bệnh viện Đa Khoa Cà Mau đã và đang áp dụng nhiều biện pháp điều trị nội tiết và đem lại hiệu quả tích cực đối với các bệnh nhân UTV giai đoạn sớm cũng như giai đoạn đã di căn. Có thể kể đến các phương pháp như cắt buồng trứng bằng thuốc goserelin, phẫu thuật hay xạ trị (sắp được áp dụng), sử dụng các thuốc nội tiết tamoxifen, anastrozole, exemestane, fulvestrant, điều trị phối hợp nội tiết với các thuốc nhắm trúng đích Her2, ức chế m-Tor. Tương lai, bệnh viện sẽ đưa vào áp dụng phương pháp điều trị nội tiết kết hợp thuốc điều trị đích như thuốc kháng CDK 4/6 (palbociclib, abemaciclib, ribociclib), hứa hẹn sẽ là một sự lựa chọn mới cho các bệnh nhân UTV giai đoạn muộn, giúp nâng cao hiệu quả quá trình điều trị, kéo dài thời gian sống thêm và giảm bớt các tác dụng không mong muốn cho người bệnh.
Nguồn tham khảo:
//www.cancer.gov/
//www.bci.org.au/
BS.CKI. PHAN VĂN TAM



 THƯ NGỎ KHÁM BỆNH TIM MẠCH, THẦN KINH, UNG BƯỚU MIỄN PHÍ
THƯ NGỎ KHÁM BỆNH TIM MẠCH, THẦN KINH, UNG BƯỚU MIỄN PHÍ
 HỘI THẢO KHOA HỌC PHẢN VỆ DO THUỐC
HỘI THẢO KHOA HỌC PHẢN VỆ DO THUỐC
 HOẠT ĐỘNG VỀ NGUỒN CỦA ĐOÀN CƠ SỞ casino online uy tín dkbuu
HOẠT ĐỘNG VỀ NGUỒN CỦA ĐOÀN CƠ SỞ casino online uy tín dkbuu
 Mời chào giá vật tư y tế tiêu
Mời chào giá vật tư y tế tiêu
 Công bố Quyết định Bổ nhiệm Giám đốc Bệnh viện Đa khoa Cà Mau
Công bố Quyết định Bổ nhiệm Giám đốc Bệnh viện Đa khoa Cà Mau
 HỘI THẢO KHOA HỌC GIẢI PHÁP PRP THẾ HỆ MỚI
HỘI THẢO KHOA HỌC GIẢI PHÁP PRP THẾ HỆ MỚI
 THÔNG BÁO Về việc mời cung cấp báo giá gói thầu: Bảo trì xe ô tô năm 2024 của Bệnh viện Đa khoa Cà Mau
THÔNG BÁO Về việc mời cung cấp báo giá gói thầu: Bảo trì xe ô tô năm 2024 của Bệnh viện Đa khoa Cà Mau
 Về việc mời chào giá vật tư, dụng cụ dùng trong can thiệp mạch vành và nội thần kinh
Về việc mời chào giá vật tư, dụng cụ dùng trong can thiệp mạch vành và nội thần kinh
 MỜI CHÀO GIÁ BỘ CỐ ĐỊNH NGOÀI DÙNG TRONG CTCH
MỜI CHÀO GIÁ BỘ CỐ ĐỊNH NGOÀI DÙNG TRONG CTCH
 Góc cảnh giác: Bắt được trộm xe máy của nhân viên Bệnh viện Đa khoa Cà Mau
Góc cảnh giác: Bắt được trộm xe máy của nhân viên Bệnh viện Đa khoa Cà Mau
 mời chào giá thiết bị y tế, vật tư tiêu hao thường xuyên
mời chào giá thiết bị y tế, vật tư tiêu hao thường xuyên
 thư mời chào giá Máy trị liệu xoa bóp tuần hoàn khí và phụ kiện đi kèm máy
thư mời chào giá Máy trị liệu xoa bóp tuần hoàn khí và phụ kiện đi kèm máy
 THƯ MỜI CHÀO GIÁ ( Sửa thang máy 2024 )
THƯ MỜI CHÀO GIÁ ( Sửa thang máy 2024 )
 Bệnh viện Đa khoa Cà Mau ghi điểm với Ca phẫu thuật chân bị tai nạn lao động với chấn thương phức tạp thành công
Bệnh viện Đa khoa Cà Mau ghi điểm với Ca phẫu thuật chân bị tai nạn lao động với chấn thương phức tạp thành công
 THÔNG BÁO, THƯ MỜI CHÀO GIÁ
THÔNG BÁO, THƯ MỜI CHÀO GIÁ
 Lễ kỷ niệm Ngày Quốc tế Điều dưỡng tại Bệnh viện Đa khoa Cà Mau
Lễ kỷ niệm Ngày Quốc tế Điều dưỡng tại Bệnh viện Đa khoa Cà Mau
 mời chào giá Ống thông can thiệp mạch vàn
mời chào giá Ống thông can thiệp mạch vàn
 Bệnh viện Đa khoa Cà Mau tổ chức 'Giải Cầu Lông Chào Mừng Ngày Giải Phóng Miền Nam Thống Nhất Đất Nước 30/04 và Quốc Tế Lao Động 01/05'"
Bệnh viện Đa khoa Cà Mau tổ chức 'Giải Cầu Lông Chào Mừng Ngày Giải Phóng Miền Nam Thống Nhất Đất Nước 30/04 và Quốc Tế Lao Động 01/05'"
 Công bố Quyết định của Sở Y tế Cà Mau về Phân công Quản lý Bệnh viện Đa khoa Cà Mau
Công bố Quyết định của Sở Y tế Cà Mau về Phân công Quản lý Bệnh viện Đa khoa Cà Mau
 Hội Nghị Sơ Kết Quí I & Kế Hoạch Quí II năm 2024
Hội Nghị Sơ Kết Quí I & Kế Hoạch Quí II năm 2024